Chirurgia Ricostruttiva
Chirurgia Ricostruttiva della Mano
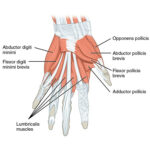
La mano è un organo estremamente complesso e articolato presente nell’uomo che così si contraddistingue dagli altri primati, soprattutto per la presenza del pollice che grazie alla sua azione di opposizione rispetto al mignolo, gli consente di effettuare fini movimenti di prensione. E’ un organo importante per la vita quotidiana, lavorativa, sociale emotiva di ciascuno di noi e un danno quindi a suo carico rischia di mettere in grave pericolo l’autonomia, la capacità lavorativa e la vita sociale di un individuo. A causa della sua complessità, il trattamento delle patologie che possono colpirlo, di tipo traumatico o meno, non sempre consentono di garantire un completo recupero funzionale.
Nel corso degli ultimi decenni le tecniche chirurgiche si sono sempre più affinate facendo si tra l’altro che si formassero degli ultraspecialisti nel settore. Grazie soprattutto all’introduzione della microchirurgia, il trattamento di lesioni traumatiche complesse della mano (reimpianti per amputazioni e sub amputazioni di arto o segmento di arto) o di patologie congenite ha portato a dei risultati sempre più soddisfacenti. Grazie a strumentario sempre più sofisticato, la microchirurgia vascolare consente oggi il ripristino dell’integrità di vasi arteriosi o venosi del calibro di appena 0,6 – 0,8 millimetri, calibro che normalmente riscontriamo proprio a livello digitale (si tratta delle arterie più piccole del nostro corpo), rendendo così possibile reimpiantare e salvare singole dita della mano, La microchirurgia viene poi applicata a tutte quelle patologie non traumatiche che consentono di intervenire limitando al minimo i deficit funzionali residui. Per esempio un tumore dei nervi della mano può essere rimosso con tecnica microchirurgica mantenendo l’integrità del nervo affetto e consentendo così di non danneggiare la funzione sensitiva o motoria.
La Dott.ssa Masia, specialista in Microchirurgia della mano effettua ormai da oltre 10 anni interventi di microchiururgia ricostruttiva sia sulla mano traumatica che non traumatica, accompagnando il paziente non solo nel suo percorso chirurgico, ma anche nel successivo periodo fisioterapico-riabilitativo.
La dottoressa Masia esegue abitualmente in qualità di primo operatore interventi di:
Tunnel carpale
La sindrome del tunnel carpale è una patologia caratterizzata dalla compressione del nervo mediano all’interno del canale carpale che si manifesta con dolore, formicolio, specialmente di notte, perdita della sensibilità e deficit di forza delle mani. Essa è dovuta alla sofferenza del nervo mediano che, a livello del polso, si trova come soffocato a livello del canale del carpo ad opera di un legamento che lo strozza.
L’intervento chirurgico ha lo scopo di eliminare la compressione sul nervo mediano del polso, che impedisce al nervo di ricevere sangue. Esso consiste nel aprire questo legamento per eliminare la causa della compressione e con essa ridurre/eliminare i sintomi di formicolii e dolori associati.
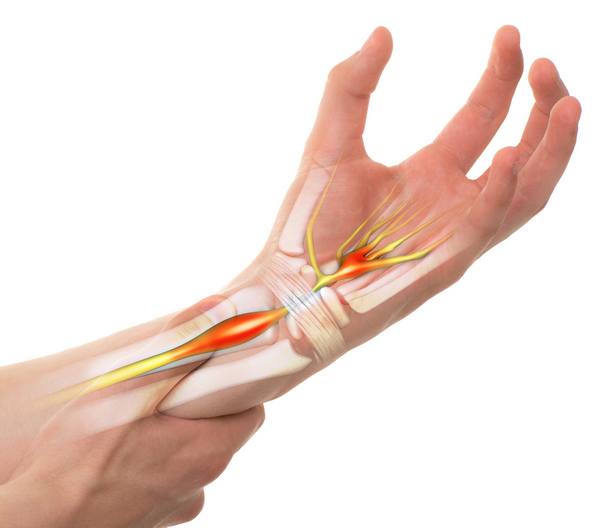
Se la malattia è presente da molti anni, nelle persone anziane per esempio, nonché nei casi in cui il danno del nervo è grave, il risultato atteso dall’intervento può essere parziale e lento a realizzarsi: ciò dipende dal fatto che il nervo mediano ha subito una compressione per un lungo periodo di tempo, tale per cui non è in grado di riprendere a funzionare bene, nonostante l’intervento.
In particolare negli anziani, non vi è alcuna garanzia di ripresa motoria, ma una parziale e marginale ripresa sensitiva. Lo scopo principale dell’intervento rimane comunque quello di rimuovere la parte preponderante dei dolori ed arrestare il danno motorio.
L’intervento viene eseguito in anestesia locale e subito dopo l’intervento il paziente può tornare a casa con la raccomandazione di non bagnare né sporcare la medicazione. La mano operata può essere mossa fin da subito; può comparire un ecchimosi del palmo della mano o edema alle dita o al polso: è molto importante muovere comunque e tenere sopraelevata la mano (con cuscino, se di notte, o sollevata sopra il cuore per 3-5 minuti di ogni ora, se di giorno).
La possibilità di recidiva o insuccesso riportato nella letteratura scientifica è, a seconda dei centri, tra l’1% e il 25%, mentre l’incidenza di sintomi persistenti successivi ad un secondo intervento è sempre superiore al 25%.
Sindrome di De Quervain
La sindrome di De Quervain è una patologia comune, caratterizzata dalla infiammazione della guaina che riveste due dei tendini responsabili del movimento del pollice: l’adduttore lungo e l’estensore breve.
Tale infiammazione fa aumentare lo spessore della guaina, comprimendo i tendini stessi, i quali, scorrendo, accentuano lo stato infiammatorio a causa dell’attrito prodotto. Il sintomo principale è il dolore al polso e lungo il dorso del pollice, che si accentua con i movimenti di presa e rotazione, per esempio nell’aprire un barattolo.
La diagnosi è clinica e si basa sulla descrizione di sintomi e sul segno di FINKELSTEIN, che si esegue facendo stringere il pollice all’interno delle altre dita chiuse a pugno e, contemporaneamente, facendo inclinare il polso al paziente nella direzione opposta a quella del pollice. Questa manovra causa un intenso dolore.
Un’eventuale ecografia può essere utile per mostrare, infine, un quadro di tenosinovite, ovvero l’infiammazione e ispessimento della guaina tendinea. Il trattamento, nelle fasi iniziali, è basato sul riposo funzionale, l’applicazione di un tutore e l’assunzione di antiinfiammatori, ma nelle fasi più avanzate, la risoluzione si ottiene con l’intervento chirurgico, volto ad aprire la guaina entro cui scorrono i tendini innervati. Tale operazione ha una durata di 15 minuti circa e viene eseguita generalmente in Day Hospital.
Dopo l’intervento la mano viene immobilizzata con una stecca o una doccia gessata che dovranno essere mantenute per 7-10 giorni.
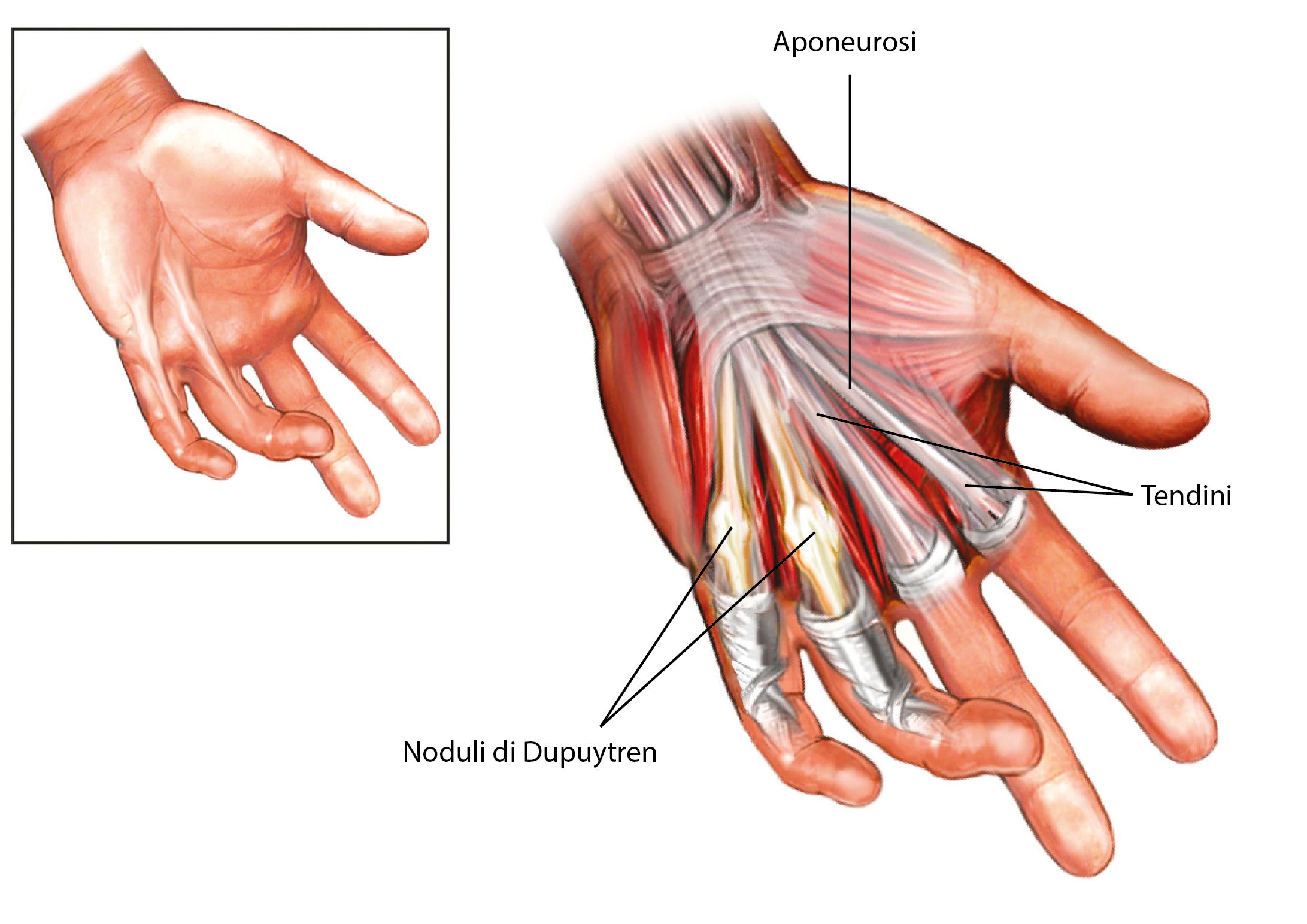
Sindrome di Dupuytren
Il morbo di Dupuytren, o Malattia o Contrattura di Dupuytren, è una patologia caratterizzata dall’ispessimento patologico e progressivo dell’aponeurosi palmare della mano, struttura fibrosa situata nel palmo della mano, poco sotto la pelle. La patologia comporta un graduale atteggiamento in flessione del palmo e delle dita, impedendo le normali funzioni della mano.
La causa è ignota ma si è vista un’associazione con l’abuso di sostanze alcoliche e con il diabete, nonchè una maggior incidenza nei soggetti che hanno effettuato lavori manuali in cui le mani erano sottoposte a forti vibrazioni (gli operai per esempio che lavorano con i martelli pneumatici). Il sintomo maggiormente evidente è il senso di retrazione sul palmo della mano e sulle dita, che si accompagna all’insorgenza di noduli sottocutanei, normalmente indolori.
I noduli, col tempo, si trasformano in corde dure e retraenti, comportando una progressiva flessione delle dita la cui estensione diventa impossibile, compromettendo così la funzionalità della mano. Quando il paziente non è più in grado di distendere le dita e di poggiare completamente il palmo della mano si rende necessario intervenire chirurgicamente.
Il trattamento consiste nella rimozione chirurgica del tessuto patologico, noduli o corde (aponeurosectomia selettiva) e nel recupero della estensione delle dita. Talvolta, nelle forme più severe o datanti da troppo tempo, il recupero totale non è possibile a causa di una concomitante anchilosi articolare che non consente l’estensione delle articolazioni.
Il recupero funzionale avviene nelle settimane successive normalmente nel giro di 6-8 settimane, anche se la ripresa della mobilità sarà immediata e il paziente sarà inviato ad una fisiokinesiterapia mirata al fine di ridurre il rischio di retrazioni cicatriziali o di ripresa dell’atteggiamento in flessione delle dita.
Nelle forme iniziali nelle quali si voglia rinviare l’approccio chirurgico è possibile intervenire con un trattamento non chirurgico e non invasivo che consiste nella cordotomia percutanea con ago, ovvero nella rottura delle corde fibrose attraverso l’utilizzo di un ago.
Questa procedura, ambulatoriale e in anestesia locale, non consente naturalmente la rimozione del tessuto patologico, ma solo una rottura dello stesso con conseguente recupero parziale o totale dell’estensione che verrà mantenuta per un periodo più o meno prolungato a seconda della rapidità di evoluzione della malattia.
La percentuale di recidiva è estremamente variabile e difficilmente prevedibile, dipende molto dalla gravità della patologia e dalla predisposizione individuale.
Dito a scatto
Il dito a scatto, definito anche tenosinovite stenosante dei tendini flessori, è un’infiammazione dei tendini flessori di uno o più dita, che si manifesta con la formazione di un nodulo tendineo doloroso alla base del dito interessato.
Questo causa un impedimento nell’escursione dei tendini flessori all’interno della loro guaina, dando luogo al caratteristico scatto nei movimenti di flessione e di estensione del dito, dovuto alla difficoltà meccanica incontrata dal nodulo a scorrere al di sotto della puleggia basale.
Lo scatto è spesso accompagnato da dolore e da conseguente difficoltà nei movimenti. Nelle forme più avanzate il dito può rimanere bloccato in flessione forzata verso il palmo (dito in blocco) e la sua estensione può risultare impossibile proprio a causa del forte dolore.
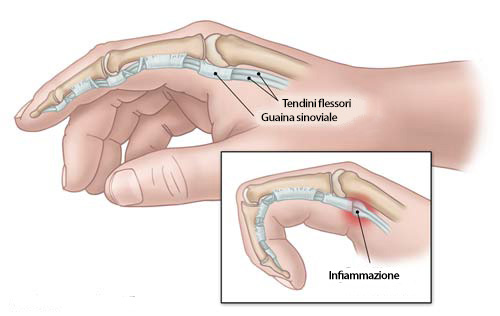
Il trattamento può nelle fasi iniziali essere conservativo (tutore, infiltrazione corticosteroidea), ma in caso di persistenza dei sintomi da oltre 6 mesi è indicato l’intervento chirurgico, eseguito in anestesia locale, che libera il tendine attraverso la sezione della puleggia che lo riveste a livello dell’articolazione metacarpo-falangea, con una incisione alla base del dito.
L’intervento dura circa 5 minuti e viene eseguito in anestesia locale e Day Hospital.
Già nell’immediato postoperatorio è possibile e consigliato muovere il dito con dei semplici movimenti di flesso-estensione al fine di evitare la formazione di aderenze cicatriziali.
Rizoartrosi
La rizoartrosi è una forma di artrosi che colpisce l’articolazione trapezio-metacarpale, un’articolazione alla base del pollice data dall’incontro dell’osso trapezio situato nel carpo e la base del primo metacarpo della mano.
Le cartilagini che rivestono queste articolazioni sono a volte soggette a usura precoce rispetto ad altre articolazioni e la loro degenerazione, nelle forme più gravi associate alla presenza di “becchi” ossei artrosici che agiscono come spine irritando i tessuti, può essere quindi causa di vivo dolore e di gravi problemi funzionali, soprattutto nell’esecuzione delle pinze tra pollice e indice.
Tipicamente il paziente non riesce più a sollevare o a trattenere oggetti con sicurezza. La diagnosi, inizialmente clinica, deve essere confermata da un esame radiologico, meglio se eseguito in comparativa con l’altra mano.
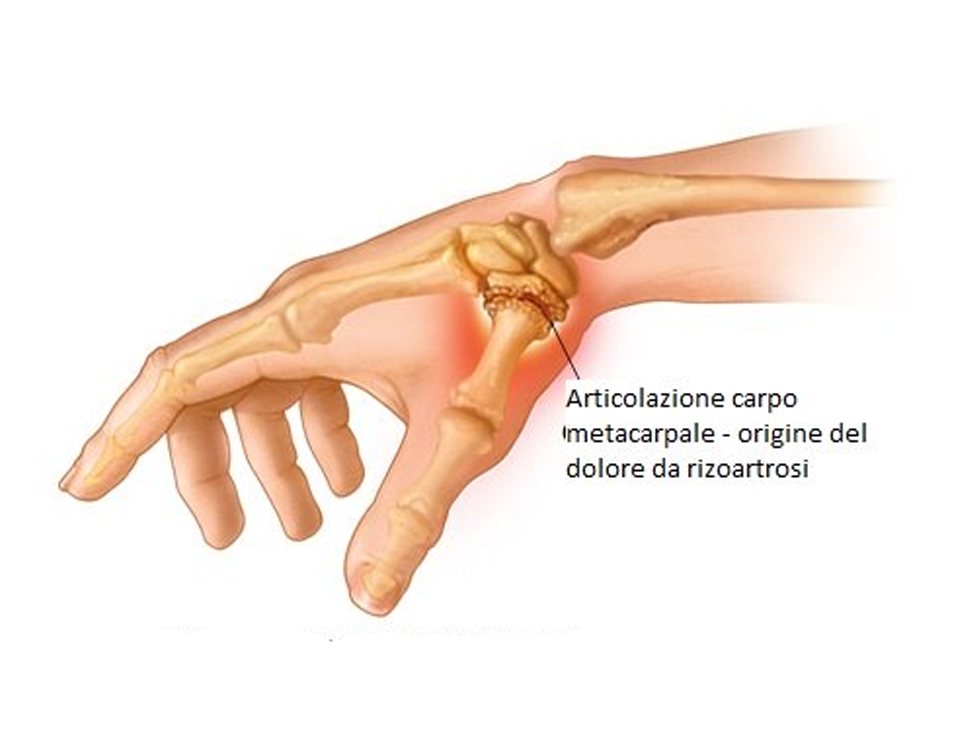
Il trattamento può essere conservativo nelle fasi iniziali ed è caratterizzato all’utilizzo di tutori specifici associato a terapie antinfiammatorie corticosteroidee o no. Nelle fasi più avanzate, o quando il trattamento conservativo si dimostra non più efficace, si ricorre all’intervento chirurgico. Questo può andare da una semplice artrodesi ad un intervento di asportazione completa dell’osso trapezio procedura nota come artroplastica di sospensione.
L’artrodesi, cioè il blocco permanente dei movimenti dell’articolazione affetta, consente di eliminare il dolore e di recuperare una buona forza nelle attività del pollice, al prezzo di una modesta riduzione della mobilità solitamente ben accettata dai pazienti. Nelle forme in cui il trapezio però è completamente usurato è necessario ricorrere all’asportazione dell’osso e alla sostituzione del suo spazio con tecniche di artroplastica biologica. Dopo l’intervento, eseguito in regime di Day Hospital, il pollice rimane immobilizzato per 3-4 settimane, e successivamente limitato nei movimenti per ulteriori 3 settimane. La fisioterapia riabilitativa risulta importante tanto quanto l’intervento e non deve avere una durata inferiore ai 3 mesi.
Compressione del nervo ulnare al gomito o sindrome del tunnel cubitale
La compressione del nervo ulnare al gomito o sindrome del tunnel cubitale è una neuropatia da compressione del nervo ulnare a livello della doccia epitrocleo-olecranica.
Il quadro clinico è caratterizzato dalla presenza di formicoli, parestesie ed ipoestesia al mignolo ed alla metà ulnare dell’anulare associate a diminuzione della forza della mano.
Questa sintomatologia può essere associata a dolore riferito a livello del tunnel cubitale, che può irradiarsi prossimamente e distalmente a questa. Nelle forme più gravi le dita possono assumere un atteggiamento in griffe (blocco in flessione), impossibilità alla presa laterale pollice-indice e ad allargare e riavvicinare le dita. La sintomatologia è gradualmente ingravescente ed è accentuata da posture con prolungata flessione del gomito.

La palpazione dolorosa del nervo ulnare al gomito, la RMN e talvolta anche l’EMG confermano la sede della compressione. Il trattamento è chirurgico e consiste nella decompressione del nervo mediante una piccola incisione di 3-4 cm in corrispondenza della doccia epitrocleare (superficie mediale del gomito).
L’intervento eseguito in regime di Day Hospital ha una durata di circa 30-40 minuti. Dopo l’intervento l’arto può venire immobilizzato per 10-15 giorni; successivamente vengono concessi graduali movimenti del gomito. La ripresa è abbastanza rapida, anche se varia da individuo a individuo.
Mano traumatica
Per mano traumatica intendiamo tutte quelle affezioni che colpiscono la mano in conseguenza di un trauma. Può sembrare strano ma la patologia traumatica è molto più frequente di ciò che si possa pensare e un semplice trauma distorsivo o contusivo può creare delle lesioni che finiscono per limitare in maniera più o meno severa la funzionalità della mano con conseguente stop lavorativo per periodi a volte prolungati, aspetto che, soprattutto nei lavoratori manuali, può rappresentare un serio problema. Nella traumatologia della mano possiamo distinguere traumi che interessano solo l’apparato scheletrico e traumi che interessano anche o soltanto le cosiddette parti molli e nobili della mano, quindi arterie, vene, nervi e tessuto cutaneo.
I traumi dello scheletro comprendono tutte le lesioni di ossa, articolazioni, legamenti e tendini della mano e tra i più comuni incontriamo distorsioni, lussazioni e fratture.
Per distorsione s’intendono le lesioni a carico delle strutture capsulo-legamentose delle articolazioni della dita e del polso causate da una torsione improvvisa che può comportare il semplice stiramento dei legamenti o addirittura la loro lacerazione. E’ un tipo di trauma che comporta spesso la totale limitazione funzionale, ovvero l’impossibilità di muovere la mano a causa del forte dolore e dell’infiammazione. Nel caso delle distorsioni gravi, accompagnate da lacerazione, si ricorre all’intervento di tipo chirurgico, mentre nelle forme meno severe l’immobilizzazione e il riposo, eventualmente accompagnata da adeguata terapia antinfiammatoria, rappresentano la terapia di elezione.
La lussazione o slogatura è un trauma che determina lo slittamento dei capi articolari di due estremità ossee. Le lussazioni talvolta, possono associarsi a lesioni della cartilagine articolare, dei vasi, delle ossa, della cute e dei nervi, complicando e aggravando il quadro generale dell’infortunio. Le lussazioni piu’ serie sono definite “complete”, e si differenziano da quelle “incomplete” per la netta separazione che il trauma determina tra le due superfici articolari. In entrambi i casi è tuttavia necessario l’intervento esterno, spesso anche la semplice riduzione manuale, per ricollocare nella giusta posizione l’articolazione. E’ importante intervenire entro 24, massimo 48 ore per evitare fenomeni cicatriziali che renderebbero inefficace il riposizionamento manuale dell’articolazione, rendendo così indispensabile l’intervento chirurgico.
Per fattura s’intende la rottura parziale o completa delle ossa della mano o delle dita, evento molto frequente che spesso si risolve con la semplice immobilizzazione; nelle forme più complesse si può invece rendere necessaria una riduzione e osteosintesi chirurgica.
Per quanto riguarda invece le lesioni tendinee, anche queste estremamente frequenti, possono essere parziali o totali, ma nella maggior parte dei casi necessitano di una riparazione chirurgica al fine di ripristinarne la funzionalità. Alla riparazione seguirà un periodo di immobilizzazione e successiva riabilitazione che comporterà per il paziente un periodo di discreta inabilità lavorativa.
Il trauma delle parti molli della mano è caratterizzato dalla lesione della cute, dei nervi, dei tendini e/o dei muscoli. Tali lesioni possono essere conseguenza di una lacerazione, strappo, ustione o schiacciamento. La gravità dei danni dei tessuti della mano varia in relazione a fattori meccanici e biologici. Esistono quindi condizioni di rischio che precedono il trauma e che sono strettamente legate alle condizioni generali e locali del paziente che possono facilitare l’insorgenza di complicanze vascolari, neurologiche e settiche dei tessuti molli e anche di consolidamento delle fratture. Tra queste sicuramente il diabete o le vasculopatie in generale rappresentano patologie in grado di aumentare la possibilità di complicanze, così come individui fortemente fumatori rischiano di veder compromessa la guarigione e il ripristino funzionale dei segmenti interessati.
I traumi della mano più complessi spesso comportano il ricorso alla Microchirurgia, un settore altamente specialistico della chirurgia ricostruttiva che richiede un training e una formazione particolari, in quanto, con l’ausilio di mezzi di ingrandimento come il microscopio operatorio, uno strumentario specifico e materiali di sutura dedicati (i fili di sutura impiegati hanno calibri nell’ordine dei micron), permette di riparare strutture estremamente piccole (per esempio il nervo o l’arteria digitale di un bambino che presentano diametri inferiori al mm). La tecnica microchirurgica permette quindi di riparare nervi, arterie e vene, ripristinando la vitalità e quindi salvando un arto o segmento amputato.
Tutti in traumi della mano, indipendentemente dalla tipologia, dal tessuto interessato o dalla gravità, comportano spesso una fase di immobilizzazione seguita da un trattamento riabilitativo mirato al rinforzamento dei muscoli e al riacquisto della mobilità articolare, spesso temporaneamente compromessa dal trauma stesso e dalla precedente immobilizzazione. Ecco quindi che la fisiokinesiterapia rappresenta una fase estremamente importante per il recupero funzionale, praticamente al pari di un corretto approccio terapeutico, sia esso stato chirurgico o meno.
Contattaci
Prenota un appuntamento
Chiamaci o invia un’email usando il form a destra, saremo lieti di rispondere alle tue domande.
Chiamaci o invia un’email usando il form, saremo lieti di rispondere alle tue domande.
La Dottoressa Masia riceve presso
EsteMedica
G.G.Belli n.120A
00193 Roma
Contatti
Clinica Michelangelo
via Capo Verde 2
07026 Olbia
Effettua attività ospedaliera presso
Aurelia Hospital
via Aurelia 860
00187 Roma